大学病院は、一般病院で治療するのが困難な難治症例や稀な疾患を担うのが大きな仕事の一つです。
多くのスタッフで支えられているため、グループ間、他科との共同で1人の医師では解決しきれない事を遂行することができるからです。
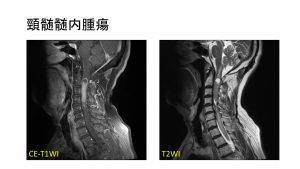
脊髄腫瘍もその中の一つで、急にきたした歩行障害の患者さん、脊椎から肋骨にかけて肺近傍にわたるまでの腫瘍ですが、CTガイド下、透視下で生検し腫瘍グループとのコンサルトをしながら手術方法を決定しました。
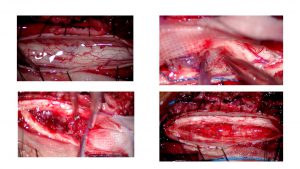
また、小脳扁桃の下垂と伴ったChiari奇形、馬尾に播種した円錐部腫瘍は、顕微鏡下に脳外科スタッフと手術を行います(写真)。
胸椎部腫瘍は、後方から脊椎班、前方から胸腔鏡を使用して胸部外科と共同で行いました。
内科の先生、麻酔科の先生、リハビリのスタッフには、周術期の管理などいつもお世話になっています。
ぎりぎりの状態を扱わなければならないですが、良くなって退院してもらえると、苦労した分喜びも大きいです。
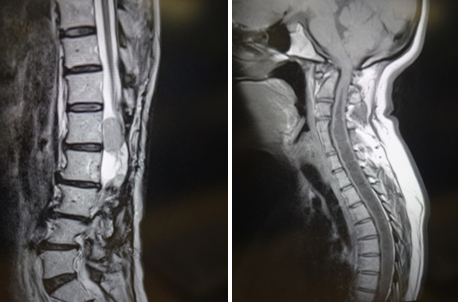
脊髄腫瘍(髄内腫瘍、硬膜内髄外腫瘍、髄外腫瘍)
脊髄腫瘍は脊髄やその周辺の神経、脊椎などに発生する腫瘍です。腫瘍が神経を直接圧迫して手足の動きや排尿、排便に影響が出るため手術により摘出しなければならないことが多いのが特徴です。髄外、硬膜内髄外、髄内腫瘍の手術を脊髄モニタリング装置を使用しながら、顕微鏡下に手術が行われます。脊髄腫瘍の手術は脊髄内、脊髄隣接で行われるため専門性が高く、経験を積んだ脊椎グループのスタッフ、専門の病理医、脳外科医、リハビリ医の協力によりチームで行われます。当院では、2010年から2021年に当科で施行した脊髄腫瘍手術症例は、100例を超え豊富な臨床経験があります。学会、論文でそれらの結果を報告し、最善の治療を選択したいと思います。脳外科の深見先生、整形外科の西村先生が難治性髄内腫瘍に関する英文報告を発表しています。


脳腫瘍に比べ全体の患者数は少なく、比較的良性の腫瘍が多いのが特徴です。
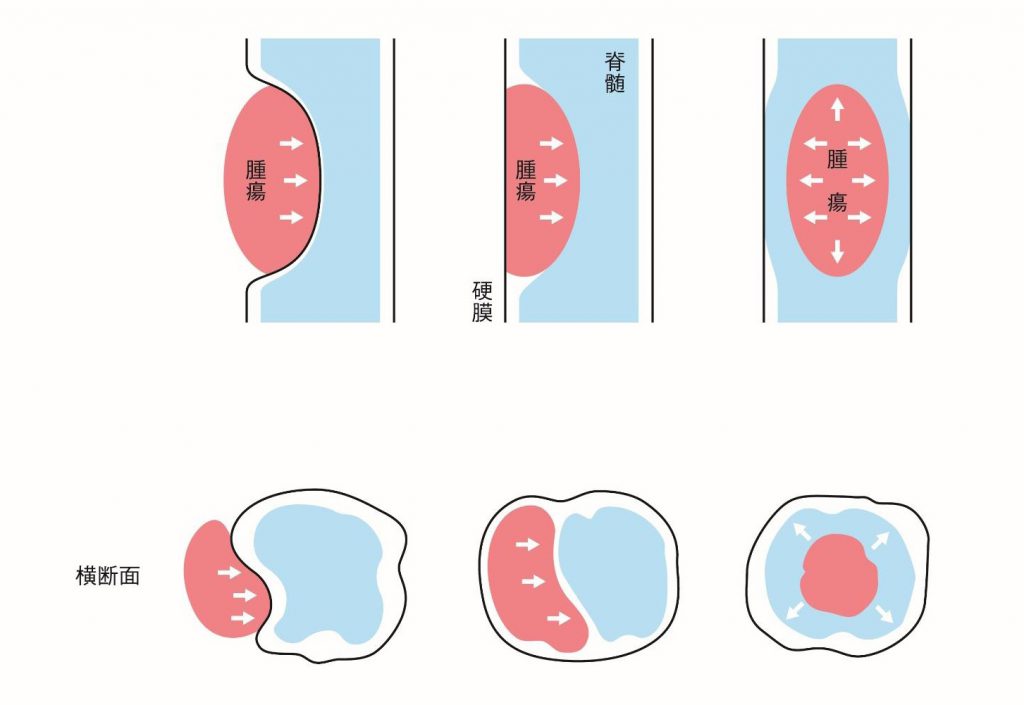
脊髄腫瘍は大きく脊髄の中に発生する髄内腫瘍と脊髄の外から発生し、脊髄を圧迫する腫瘍(硬膜内髄外腫瘍、硬膜外腫瘍)に分類されます(下図)。
Nishimura, H., Fukami, S., Endo, K., Suzuki, H., Sawaji, Y., Seki, T., … & Yamamoto, K. (2018). A case of rapidly-progressing cervical spine subependymoma with atypical features. Spine Surgery and Related Resea
Endo, K., Komagata, M., Ikegami, H., Nishiyama, M., Tanaka, S., Imakiire, A., & Serizawa, H. (2003). Dumbbell-type solitary fibrous tumor in the cervical spine. Journal of orthopaedic science, 8(3), 428-431.
遠藤健司, et al. “脊髄・馬尾病変を初発とした non-Hodgkin リンパ腫の検討.” 東日本整形災害外科学会雑誌= Journal of the Eastern Japan Association of Orthopaedics and Traumatology 16.2 (2004): 239-242.
阿木冬, 艾尓肯, 駒形正志, 西山誠, 遠藤健司, 今給黎篤弘, … & 工藤玄恵. (2004). 馬尾発生の Paraganglioma の一例. 東京医科大学雑誌, 62(2), 219-22